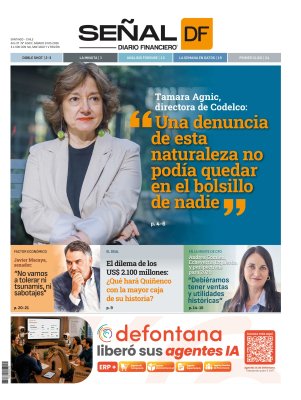
presenta
ADIMECH
Crisis presupuestaria en salud: advierten riesgo para la sostenibilidad del sistema y la continuidad de tratamientos en Chile

La deuda hospitalaria, con facturas impagas por más de 180 días en muchos recintos, amenaza la continuidad de la atención médica y expone la fragilidad del sistema de salud. Así quedó en evidencia durante el encuentro “Sostenibilidad financiera y gestión de presupuesto: ¿cómo afecta a las personas?”, organizado por el Departamento de Administración de la Facultad de Economía y Negocios de la Universidad de Chile (FEN) y la Asociación de Dispositivos Médicos de Chile (Adimech).
El encuentro reunió a exautoridades sanitarias, directores hospitalarios, académicos y gremios, que abordaron la crisis financiera que atraviesa el sistema y su consecuencia directa en pacientes, profesionales e instituciones. Álvaro Clarke, director de Alta Dirección - FEN UChile y anfitrión fue claro: “La deuda ha alcanzado niveles críticos, con presupuestos estancados, restricciones operativas y una demanda que no deja de crecer”.
Ricardo Cortés, presidente del directorio Adimech, entregó un panorama alarmante, reiterando que hoy los proveedores están financiando la salud pública: “Nuestros socios reportan entre un 30% y un 70% de su facturación vencida, con facturas impagas sobre seis meses. Esto no solo afecta a los proveedores, sino que compromete directamente la atención a pacientes y el suministro de insumos esenciales. Ni siquiera sabemos de cuánto es la deuda. Se habla de más de $200 mil millones, pero nadie tiene una cifra exacta”.
Advirtió además sobre una “deuda oculta” que agrava el problema: insumos entregados sin órdenes de compra, facturas rechazadas sin fundamentos y prácticas que dilatan los pagos.
“No es solo un problema contable. Si no se paga, no hay insumos, no hay servicios, no hay atención. Y eso ya está ocurriendo”, remarcó Cortés. “Si este año no tenemos una solución real, el 2026 no sabemos qué va a ocurrir. Se está poniendo en riesgo la sostenibilidad de todos los proveedores de salud y eso tendrá un efecto directo en las personas y en las listas de espera”.

Ante este escenario, los panelistas del encuentro coincidieron en la urgencia de impulsar reformas estructurales que fortalezcan la gestión presupuestaria, el liderazgo institucional y la planificación de la red pública. Las principales propuestas fueron:
Reorientar recursos desde programas ineficaces, fortalecer capacidades en procesos, compras y digitalización, y asumir que el déficit este año podría superar los US$1.152 millones (Luis Castillo, exministro y decano de Salud, Universidad Autónoma).
Presupuestar desde la realidad, priorizando el pago de deudas y la continuidad de las prestaciones, en lugar de construir presupuestos basados en aspiraciones (Daniela Sugg, FEN).
Reconocer el desfase estructural entre gasto y necesidades de atención, considerando que los costos del sector crecen al doble de la velocidad del PIB. Se requiere una estrategia de financiamiento a largo plazo (Jeannette Vega, exministra y exsubsecretaria de Salud Pública).
Fortalecer la red asistencial y su eficiencia, reduciendo la fragmentación entre niveles de atención y articulando de mejor forma la atención primaria con la hospitalaria (Enrique Paris, exministro de Salud).
Modernizar la gestión en salud pública, profesionalizando liderazgos y promoviendo culturas basada en datos, procesos y resultados (Claudio Baeza, Hospital Regional de Concepción. HGGB)
Centrar la gestión en el cuidado de las personas, con equipos coordinados y una mirada clínica integrada que contribuya a la sostenibilidad financiera (Ana María Arriagada, Presidenta Colmed).
Actualizar el marco normativo y transformar la cultura interna de los equipos, impulsando un nuevo pacto institucional basado en colaboración, formación continua y foco en resultados (Óscar Vargas, Hospital de Melipilla).
El cierre fue un llamado a actuar con decisión. Se propuso avanzar en una mesa de trabajo que impulse medidas concretas, como una reforma que alinee el presupuesto con los costos reales del sistema y la pronta tramitación de la Ley de Dispositivos Médicos, que regule estándares, trazabilidad y pagos oportunos.

 Instagram
Instagram Facebook
Facebook LinkedIn
LinkedIn YouTube
YouTube TikTok
TikTok